Künstliche Befruchtung – Ablauf und Methoden
Modernste Diagnostik, innovative Techniken, Service und Sicherheit im Kinderwunschzentrum Dresden
Ein Kind zu bekommen, ist für viele Menschen ein tief empfundener Lebenstraum. Doch was, wenn sich dieser Wunsch nicht auf natürlichem Weg erfüllt? In Deutschland ist etwa jedes siebte Paar ungewollt kinderlos – Tendenz steigend. Die gute Nachricht: Die moderne Reproduktionsmedizin bietet heute zahlreiche Möglichkeiten, Paare und Einzelpersonen auf ihrem Weg zum Wunschkind wirkungsvoll zu unterstützen. Eine der zentralen Optionen dabei ist die künstliche Befruchtung – ein Begriff, unter dem sich unterschiedliche Verfahren der assistierten Reproduktion vereinen.
Doch wann ist eine künstliche Befruchtung sinnvoll? Grundsätzlich dann, wenn andere Ursachen ausgeschlossen oder bereits erfolglos behandelt wurden – etwa hormonelle Störungen, eine verminderte Spermienqualität, Endometriose oder ungeklärte Unfruchtbarkeit. Auch gleichgeschlechtliche Paare oder alleinstehende Frauen können im Rahmen gesetzlicher Möglichkeiten von einer Kinderwunschbehandlung profitieren.
Wichtig ist: Jede Behandlung beginnt mit einem individuellen Gespräch und einer umfassenden Diagnostik. Denn nur wenn klar ist, warum eine Schwangerschaft bisher ausblieb, lässt sich gezielt helfen. Moderne Kinderwunschzentren – wie das IVF-Zentrum Dresden – bieten dafür sowohl medizinische Präzision als auch empathische Begleitung. Der Fokus liegt stets auf einem individuell passenden, möglichst schonenden und erfolgversprechenden Vorgehen.
Im Folgenden erhalten Sie einen ausführlichen Überblick über den Ablauf, die Methoden, die Chancen und Risiken der künstlichen Befruchtung.
Ablauf einer Kinderwunschbehandlung
Jede Kinderwunsch Behandlung beginnt mit einem ersten Schritt: dem Gespräch. Denn bevor eine medizinische Maßnahme wie die künstliche Befruchtung überhaupt in Betracht gezogen wird, müssen viele persönliche, medizinische und organisatorische Fragen geklärt sein. Transparenz, Vertrauen und Aufklärung stehen dabei im Mittelpunkt.
Erstgespräch – Grundlage jeder Behandlung
Im persönlichen Erstgespräch nehmen wir uns Zeit für Ihre Geschichte. Gemeinsam mit Ihnen besprechen wir, wie lange ein Kinderwunsch bereits besteht, ob bisherige Behandlungen erfolgt sind und welche individuellen Voraussetzungen vorliegen. Auch der emotionale Aspekt ist hier wichtig: Wir wissen, dass Paare und Einzelpersonen in dieser Phase oft sensibel, belastet oder auch verunsichert sind. Unser Team begegnet Ihnen mit Empathie und Klarheit.
Diagnostik – Die Ursache verstehen
Im nächsten Schritt erfolgt eine umfassende Diagnostik. Diese kann – je nach Situation – folgende Untersuchungen umfassen:
- Hormonstatus: Überprüfung des Zyklus und der Eierstockfunktion
- Spermiogramm: Analyse der Samenqualität
- Ultraschalluntersuchung: Beurteilung der Gebärmutter und der Eierstöcke
- Zyklusmonitoring: Beobachtung des natürlichen Eisprungs
- ggf. genetische oder immunologische Abklärung
Ziel ist es, die Ursache der ungewollten Kinderlosigkeit zu identifizieren und daraus einen passgenauen Behandlungsplan zu entwickeln.
Bevor eine Kinderwunschbehandlung beginnen kann, müssen einige medizinische und formale Voraussetzungen erfüllt sein.
Auswahl der geeigneten Methode
Nach abgeschlossener Diagnostik empfehlen wir individuell die Kinderwunschtherapie, die am besten zu Ihrer Situation passt. Dabei spielen sowohl medizinische Erkenntnisse als auch persönliche Wünsche eine Rolle. Manchmal ist eine einfache hormonelle Unterstützung ausreichend – in anderen Fällen ist eine In-vitro-Fertilisation (IVF) oder Intracytoplasmatische Spermieninjektion (ICSI) notwendig. Transparenz ist uns wichtig: Wir erklären Ihnen verständlich alle Optionen, besprechen Vor- und Nachteile und planen gemeinsam die nächsten Schritte.
Organisatorisches: Kosten und Kostenübernahme
Die Kosten einer künstlichen Befruchtung hängen stark von der gewählten Methode und individuellen Voraussetzungen ab. In Deutschland übernehmen viele gesetzliche Krankenkassen einen Teil der Kosten – jedoch nur unter bestimmten Bedingungen, z. B. Altersgrenzen oder Ehepartnerstatus. Zusätzlich besteht unter bestimmten Voraussetzungen die Möglichkeit eine Förderung zu beantragen. Private Krankenkassen übernehmen abhängig vom Versicherungsvertrag teilweise alle Kosten.
Die Kinderwunschbehandlung im Kinderwunschzentrum Dresden ist geprägt von medizinischer Sorgfalt, menschlicher Zuwendung und klarer Kommunikation. Sie stehen bei uns im Mittelpunkt – vom ersten Gespräch bis zum positiven Schwangerschaftstest und darüber hinaus.
3. Methoden der Kinderwunschbehandlung
Nicht jede Form der Kinderwunschbehandlung ist gleich. Je nach Ursache der Unfruchtbarkeit, Alter und individueller Lebenssituation stehen heute verschiedene medizinische Verfahren zur Verfügung. Im Kinderwunschzentrum Dresden bieten wir das gesamte Spektrum moderner künstlicher Befruchtungsmethoden an – immer mit dem Ziel, die für Sie am besten geeignete Option zu finden.
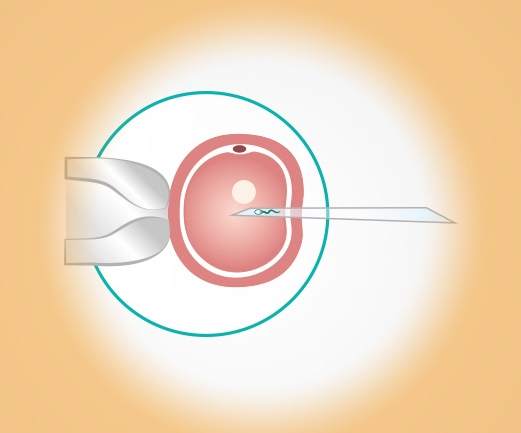
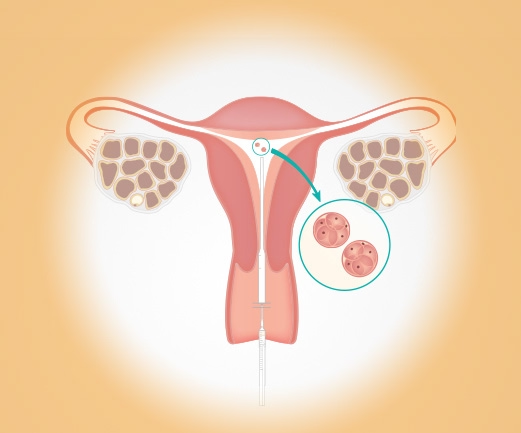
3.1 In-vitro-Fertilisation (IVF): Eizelle und Spermium im Labor vereint
Die IVF ist das bekannteste Verfahren der künstlichen Befruchtung. Hierbei werden Eizellen der Frau in einem kurzen Eingriff entnommen und außerhalb des Körpers – also „in vitro“ – mit den Spermien des Partners oder Spenders zusammengebracht. Findet eine Befruchtung statt, wird einer der entstandenen Embryonen wenige Tage später in die Gebärmutter übertragen.
Wann sinnvoll?
- Bei verschlossenen Eileitern
- Endometriose
- längerer unerfüllter Kinderwunsch ohne klare Ursache
- nach durchgeführter Sterilisation
Besonderheiten:
- Hohe Kontrollierbarkeit des Prozesses
- Kombination mit modernen Labormethoden möglich
3.2 ICSI / PICSI: Wenn das Spermium direkt in die Eizelle injiziert wird
Die intrazytoplasmatische Spermieninjektion (ICSI) ist eine Erweiterung der IVF. Dabei wird ein einzelnes Spermium direkt in die Eizelle eingebracht. Die PICSI ist eine Variante, bei der besonders reife, bindungsfähige Spermien vorab selektiert werden.
Wann sinnvoll?
- Stark eingeschränkte Spermienqualität
- Ausbleibende Befruchtung trotz IVF
- Auffälliger CatSper Test (Spermienfunktionsstörung)
Besonderheiten:
- Ermöglicht Befruchtung auch bei schweren männlichen Fruchtbarkeitsstörungen
- Hohe Erfolgsraten bei gezielter Anwendung
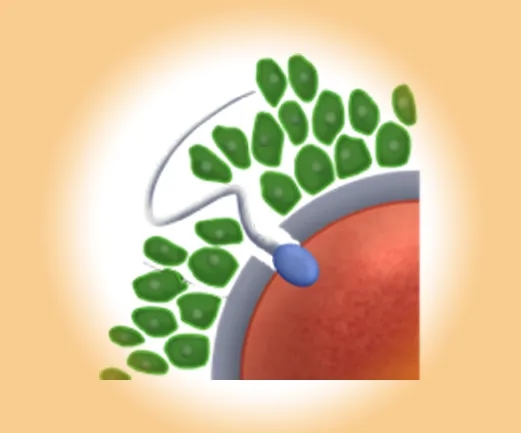
3.3 Insemination (IUI): Samenzellen zum optimalen Zeitpunkt einbringen
Bei der intrauterinen Insemination (IUI) werden aufbereitete Spermien direkt in die Gebärmutter eingebracht – kurz vor dem Eisprung. Die Methode ist einfach, kostengünstig und kann mit einer hormoneller Stimulation kombiniert werden.
Wann sinnvoll?
- Leichte Einschränkungen der Spermienqualität
- Zyklusstörungen bei der Frau
- unklare Unfruchtbarkeit
Besonderheiten:
- Geringere körperliche Belastung
- Meist mehrere Zyklen notwendig
3.4 Samenspende
Hilfe bei eingeschränkter Samenqualität oder Wunsch nach Solomutterschaft/in gleichgeschlechtlichen Beziehungen
Wenn keine befruchtungsfähigen Spermien verfügbar sind – z. B. nach Chemo-/Strahlentherapie oder genetisch bedingter Azoospermie – kann eine Samenspende zum Wunschkind verhelfen. Die Spender werden über geprüfte Samenbanken vermittelt.
Wann sinnvoll?
- Keine oder sehr schlechte Spermien
- genetische Risiken
- für lesbische Paare oder alleinstehende Frauen
Besonderheiten:
- Rechtlich durch das Samenspenderegistergesetz in Deutschland klar geregelt
- Kinder haben ab dem 16. Lebensjahr haben ein Auskunftsrecht über den Spender
3.5 TESE: Spermiengewinnung aus dem Hoden
TESE (Testikuläre Spermienextraktion) bezeichnet die operative Entnahme von Spermien direkt aus dem Hodengewebe. Diese werden dann für eine ICSI verwendet.
Wann sinnvoll?
- Azoospermie (fehlende Spermien im Ejakulat)
- nach Vasektomie (Sterilisation)
Besonderheiten:
- Eingriff in Lokalanästhesie
- Hodengewebe mit Spermien kann kryokonserviert werden
Für alle Methoden der Kinderwunschbehandlung gelten in Deutschland strenge gesetzliche Vorgaben entsprechend des Embryonenschutzgesetzes oder dem Samenspenderegistergesetz
4. Ergänzende Labormethoden – Erfolgschancen verbessern
Neben den etablierten Hauptverfahren der Kinderwunsch Behandlung bieten moderne Labore heute zahlreiche Zusatzmethoden, um die Erfolgschancen künstlicher Befruchtung weiter zu erhöhen. Diese ergänzenden Techniken werden individuell empfohlen – abhängig von Alter, Diagnostik und bisherigem Behandlungsverlauf.
4.1 Assisted Hatching: Schlüpfhilfe für den Embryo
Beim sogenannten "Assisted Hatching" wird die äußere Hülle des Embryos (Zona pellucida) mithilfe eines feinen Lasers angeritzt. Dadurch soll der Embryo leichter „schlüpfen“ und sich in der Gebärmutterschleimhaut einnisten.
Wann sinnvoll?
- Bei Frauen über 35 Jahre
- Nach mehreren erfolglosen IVF-/ICSI-Versuchen
- Bei verdickter Eihülle
Vorteil:
Kann die Einnistung in bestimmten Fällen unterstützen – wird aber nur gezielt eingesetzt.
4.2 EmbryoGlue: Klebstoff für bessere Einnistung
EmbryoGlue ist ein spezielles Nährmedium, das dem Embryo beim Transfer in die Gebärmutter eine besonders günstige Umgebung bietet. Es enthält Hyaluronsäure, die die Anhaftung (Adhäsion) verbessern kann.
Wann sinnvoll?
- Nach wiederholten Fehlversuchen
- Bei bekannten Implantationsstörungen
Vorteil:
Verbesserte Einnistungsbedingungen, speziell nach erfolglosen Embryotransfers.
4.3 Blastozystentransfer: Embryonen in späterem Entwicklungsstadium übertragen
Statt nach 2–3 Tagen erfolgt der Embryotransfer hier erst am 5. Tag, wenn sich der Embryo zur sogenannten Blastozyste entwickelt hat. Zu diesem Zeitpunkt ist die Einnistungsfähigkeit besonders hoch.
Wann sinnvoll?
- Zur Vermeidung von Mehrlingsschwangerschaften, da aufgrund des Single Embryotransfers nur 1 Embryo übertragen wird.
Vorteil:
Höhere Prognosegenauigkeit – nur der entwicklungsstärkste Embryo wird übertragen.
4.4 Zymot-Kammer: Hochwertige Spermien selektieren – schonend und effektiv
Die Zymot-Kammer ist eine innovative Methode zur Auswahl besonders beweglicher und vitaler Spermien – ganz ohne chemische Zusätze oder Zentrifugation. Sie eignet sich besonders bei eingeschränkter Spermienqualität, um die progressive Motilität und die Auswahl von Spermien mit normaler Morphologie zu verbessern. Durch das schonende Verfahren werden DNA-Schäden minimiert und die Bildung von Sauerstoffradikalen vermieden. Studien zeigen: Zymot kann zu höheren Befruchtungsraten und Schwangerschaftsraten führen – ideal bei IVF und ICSI.
4.5 Time-Lapse-Inkubator
Diese spezielle Inkubationsmethode ermöglicht eine kontinuierliche Überwachung der Embryonenentwicklung mittels Mikroskopie – ohne den Inkubator zu öffnen.
Wann sinnvoll?
- Bei Blastozystenkultur
Vorteil:
Bessere Auswahl durch lückenlose Beobachtung der Zellteilung und Entwicklung.
Diese ergänzenden Methoden werden im IVF-Zentrum Dresden individuell empfohlen – basierend auf medizinischen Fakten und wissenschaftlich fundierten Erkenntnissen. Unser Ziel ist es stets, Ihre Chancen im Rahmen einer künstliche Befruchtung behutsam und gezielt zu verbessern.
5. Kryokonservierung & Transfer
Die Kryokonservierung – also das kontrollierte Einfrieren von Keimzellen oder befruchteter Eizellen – ist ein fester Bestandteil moderner Kinderwunschtherapie. Sie schafft nicht nur Flexibilität und Sicherheit, sondern verbessert oft auch die Effizienz der Behandlung. Durch sogenannte "Kryozyklen" kann ein Embryotransfer zu einem späteren, besser geeigneten Zeitpunkt erfolgen – ganz ohne erneute Hormonstimulation.
5.1 Kryotransfer: Auftauen und Einsetzen eingefrorener Embryonen
Beim Kryotransfer werden zuvor eingefrorene befruchtete Eizellen aufgetaut und in einem natürlichen oder hormonell unterstützten Zyklus übertragen. Dieses Verfahren ist besonders schonend, da kein neuer Stimulationszyklus erforderlich ist.
Wann sinnvoll?
- Nach erfolgreicher IVF/ICSI mit überzähligen Vorkernstadien (befruchtete Eizelle)
- Nach Fehlversuchen im Frischzyklus
Vorteil:
Körperlich geringere Belastung, gleich hohe Erfolgschancen wie im Frischzyklus.
5.2 Kryokonservierung: Spermien sicher einfrieren und aufbewahren
Nicht nur Eizellen und befruchtete Eizellen lassen sich einfrieren. Auch Spermien können zur späteren Verwendung kryokonserviert werden – etwa vor einer Krebsbehandlung oder bei TESE (Spermiengewinnung aus dem Hoden).
Wann sinnvoll?
- Vor Chemo- oder Strahlentherapie
- Bei fehlender Spermienproduktion
- Zur langfristigen Fruchtbarkeitssicherung
Vorteil:
Langanhaltende Lagerung, unkompliziert nutzbar für spätere künstliche Befruchtung.
5.3 Social Freezing: Eizellen für später einfrieren
Beim Social Freezing lassen sich unbefruchtete Eizellen in jungen Jahren einfrieren – als Option für eine spätere Schwangerschaft. Die Methode richtet sich an Frauen, die ihre Familienplanung (aus beruflichen, gesundheitlichen oder persönlichen Gründen) auf einen späteren Zeitpunkt verschieben möchten.
Wann sinnvoll?
- Vor dem 35. Lebensjahr (idealerweise)
- Wunsch nach Fruchtbarkeitserhalt bei unklarer Zukunftsplanung
Vorteil:
Erhalt der biologischen Fruchtbarkeit durch Einfrieren von Eizellen in hoher Qualität.
5.4 Medical Freezing: Fruchtbarkeit vor medizinischer Therapie erhalten
Bei Medical Freezing geht es darum, Eizellen oder Spermien vor belastenden medizinischen Eingriffen – z. B. Krebstherapien – einzufrieren. Damit bleibt der Kinderwunsch auch nach einer potenziell fruchtbarkeitsschädigenden Behandlung realisierbar.
Wann sinnvoll?
- Vor Chemotherapie, Strahlentherapie, fertilitätsschädigender Operationen
- Bei Erkrankungen mit möglicher Fruchtbarkeitsgefährdung
Vorteil:
Erhalt der reproduktiven Autonomie trotz medizinischer Herausforderungen.
Die Kryokonservierung ist eine medizinisch etablierte und ethisch verantwortbare Option, die vielen Patient*innen neue Wege eröffnet – sei es zur Optimierung der Behandlung oder zur langfristigen Familienplanung. Gerne beraten wir Sie individuell, ob und wann ein Medical oder Social Freezing für Sie infrage kommt.
6. Begleitende Maßnahmen & Zusatzangebote
Eine künstliche Befruchtung ist mehr als nur ein medizinischer Eingriff – sie ist oft auch eine intensive emotionale Reise. Viele Patient*innen erleben in dieser Phase Unsicherheit, Hoffnung, Angst oder Enttäuschung. Deshalb bieten wir im IVF-Zentrum Dresden neben der medizinischen Betreuung auch ergänzende Angebote, die Körper, Geist und Seele stärken.
6.1 Akupunktur: Traditionelle Unterstützung bei Kinderwunsch
Die Akupunktur hat sich als begleitende Maßnahme bei Kinderwunschbehandlungen bewährt. Studien zeigen, dass sie den Blutfluss zur Gebärmutter verbessern und Stress reduzieren kann – beides Faktoren, die eine Einnistung positiv beeinflussen können.
Wann sinnvoll?
- Vor und nach dem Embryotransfer
- Bei starkem emotionalen Stress
Vorteil:
Sanfte, nebenwirkungsfreie Unterstützung der Behandlung
6.2 Paar- und Sexualberatung
Ein unerfüllter Kinderwunsch kann eine große Belastung für eine Beziehung sein. Themen wie Schuldgefühle, Kommunikationsprobleme oder veränderte Intimität treten häufig auf. Erfahrenen Berater*innen bieten diskrete, professionelle Unterstützung.
Wann sinnvoll?
- Bei emotionaler Belastung in der Partnerschaft
- Bei sexuellen Funktionsstörungen oder Druck
- Bei Wunsch nach Stärkung der Beziehung
Vorteil:
Stärkt die gemeinsame Resilienz und Kommunikation.
6.3 Selbsthilfegruppe Unerfüllter Kinderwunsch
Manche Sorgen lassen sich am besten mit Menschen teilen, die Ähnliches erlebt haben. Diese Selbsthilfegruppe bietet einen geschützten Raum für Austausch, Verständnis und gegenseitige Unterstützung – geleitet von erfahrenen Moderator*innen.
Wann sinnvoll?
- Bei dem Wunsch nach Austausch mit Betroffenen
- Bei emotionaler Erschöpfung oder Isolation
- Zur gegenseitigen Motivation
Vorteil:
Stärkt die psychische Belastbarkeit durch solidarisches Miteinander.
Die Kombination aus hochmoderner Medizin und ganzheitlicher Begleitung macht unsere Arbeit im Kinderwunschzentrum Dresden besonders. Wir sehen Sie nicht nur als Patient*in, sondern als ganzen Menschen – mit Ihrer Geschichte, Ihren Hoffnungen und Ihrer Lebenssituation.
7. Chancen und Risiken der künstlichen Befruchtung
Moderne Methoden der Kinderwunschbehandlung bieten vielen Paaren und Einzelpersonen reale Chancen auf ein eigenes Kind – auch dann, wenn es auf natürlichem Weg bisher nicht geklappt hat. Dennoch ist es wichtig, ehrlich über die Erfolgschancen der künstliche Befruchtung und mögliche Risiken zu sprechen. Denn nicht jede Behandlung führt beim ersten Versuch zum Ziel.
7.1 Erfolgschancen der künstlichen Befruchtung
Die Chancen der künstliche Befruchtung hängen von verschiedenen Faktoren ab: dem Alter der Frau, der Ursache der Unfruchtbarkeit, der Qualität der Eizellen und Spermien sowie der gewählten Methode.
Wie hoch ist die Erfolgswahrscheinlichkeit bei künstlichr Befruchtung?
Laut dem aktuellen Jahrbuch des Deutschen IVF-Registers (DIR) 2024 liegt die durchschnittliche Schwangerschaftsrate pro Embryotransfer in Deutschland bei 30,5%.
Wird die Behandlung über mehrere Zyklen fortgeführt, steigen die Chancen deutlich:
Nach bis zu vier Behandlungszyklen sind etwa 70 % der Frauen schwanger.
Wichtiger Einflussfaktor: Alter
- Unter 35 Jahren: bis zu 40 % pro Transfer
- 35–39 Jahre: 30–40 % pro Transfer
- Ab 40 Jahren: sinkt die Erfolgswahrscheinlichkeit deutlich (10–20 %)
Weitere Einflussfaktoren:
- Qualität der Embryonen
- Aufbau der Gebärmutterschleimhaut
- Immunologische oder genetische Ursachen
7.2 Risiken einer Künstlichen Befruchtung
Trotz aller Fortschritte bleibt eine künstliche Befruchtung ein medizinischer Eingriff mit gewissen Risiken. Diese treten selten auf, sollten aber bekannt sein.
7.2.1 Risiko: Mehrlingsschwangerschaften
Da in einigen Fällen zwei Embryonen gleichzeitig übertragen werden, besteht ein erhöhtes Risiko für Zwillings- oder Mehrlingsschwangerschaften. Diese sind zwar oft gut verlaufend, gelten aber grundsätzlich als risikoreicher für Mutter und Kind (Frühgeburten, Kaiserschnitt).
Was wir tun:
- In unserem Zentrum empfehlen wir den Single Embryo Transfer, um Risiken zu senken – besonders bei guter Prognose.
7.2.2 Risiko: Überstimulationssyndrom (OHSS)
Das OHSS ist eine seltene, aber mögliche Nebenwirkung der hormonellen Stimulation. Dabei reagieren die Eierstöcke übermäßig stark auf die Medikamente, was zu Flüssigkeitsansammlungen im Bauchraum/Lunge und Thromboserisiko führen kann.
Symptome können sein:
- Völlegefühl
- Übelkeit
- Gewichtszunahme
- Thromboserisiko
- in schweren Fällen: Atemnot, Bauchwasser
- Krankenhausaufenthalt
Wie wir vorbeugen:
- Individuell angepasste Stimulationsprotokolle
- Monitoring durch regelmäßige Ultraschall- und Hormonkontrollen
- ggf. „Freeze-all“-Strategie, um Embryonen erst später einzusetzen
Auch wenn Risiken existieren, ist das Auftreten von Komplikationen im Vergleich zu früher deutlich gesunken. Moderne Technik, individuell abgestimmte Therapiepläne und erfahrene Ärzt*innen minimieren diese Risiken. Wichtig ist dabei immer: eine engmaschige Begleitung, Aufklärung und offene Kommunikation.
Haben Sie Fragen zu den verschiedenen Behandlungsmethoden oder möchten Sie herausfinden, welche Therapie am besten zu Ihrer Situation passt?
In einem persönlichen Gespräch klären wir alle offenen Fragen und planen gemeinsam die nächsten Schritte auf dem Weg zum Wunschkind.
Vereinbaren Sie ganz unkompliziert ein erstes Beratungsgespräch per Video – bequem und vertraulich über Doctolib.
im Wöhrl-Plaza
Prager Str. 8a
01069 Dresden
Tel. 0351 501 400-0
Fax 0351 501 400-28
E-Mail:
Instagram Online-Infoabend Erstgespräch vereinbaren Videosprechstunde Downloads Praxisimpressionen
Kryobank im Kinderwunschzentrum Dresden
Prager Str. 8a
01069 Dresden
Tel. 0351 50140019
E-Mail:
| Sprechstundenzeiten | |
|---|---|
| Mo., Mi., Do. | 08.00 – 19.00 Uhr |
| Di. |
08.00 – 13.00 Uhr
14.30 – 19.00 Uhr |
| Fr. | 08.00 – 14.00 Uhr |
|
Telefonische Erreichbarkeit |
|
| Mo., Mi. |
08.00 – 13.00 Uhr
14.30 – 18.00 Uhr |
| Di., Do., Fr. | 08.00 – 13.00 Uhr |
|
Blutentnahme |
|
| Mo. – Do. | 08.00 – 17.30 Uhr |
| Fr. | 08.00 – 13.30 Uhr |
|
Dienstags ist die Praxis von 13.00 bis 14.30 Uhr geschlossen! |
|
Behandlungsschwerpunkte Ihrer Kinderwunschärzte
Service im Kinderwunsch-Zentrum Dresden

Zum Wunschkind